जब 46 साल की स्कूल टीचर ऋतु शर्मा (बदला हुआ नाम) पहली बार दिल्ली के एक आँकोलॉजी ओपीडी में पहुंचीं, तब उन्हें भान तक नहीं था कि वे महीनों से कैंसर पीड़ित हैं. कंधों के बीच हल्के खिंचाव के साथ शुरू हुआ पीठ दर्द धीरे-धीरे रात के तीन बजे जलन बनकर जगाने लगा. उन्होंने इसे गलत बैठने, उम्र और तनाव का असर समझकर टाल दिया.
खांसी शुरू हुई तो पहले क्लिनिक ने एंटीबायोटिक दी, दूसरे ने विटामिन जोड़ दिए. थक-हारकर जब वे एक बड़े अस्पताल पहुंचीं तो स्कैन में पता चला कि उनका कैंसर मेटास्टेटिक यानी दूसरे अंगों में भी फैल चुका है—रीढ़ में घाव और फेफड़ों में धब्बे.
शर्मा की कहानी कोई अपवाद नहीं. एशिया में दूसरे और दुनिया में तीसरे नंबर पर भारत में कैंसर के सबसे ज्यादा मरीज हैं और उनकी संख्या बढ़ रही है. 2025 में जामा (जेएएमए) नेटवर्क ओपन में प्रकाशित 43 आबादी आधारित कैंसर रजिस्ट्रियों के विश्लेषण के अनुसार, भारत में कैंसर होने का जोखिम 11 फीसद है—यानी लगभग हर नौ में से एक व्यक्ति को कैंसर हो सकता है. ग्लोबल कैंसर ऑब्जर्वेटरी (ग्लोबोकैन) के अनुमान बताते हैं कि 2040 तक भारत में कैंसर के मामले बढ़कर 20.8 लाख हो जाएंगे, जो 2020 के मुकाबले 57.5 फीसद की बढ़ोतरी है.
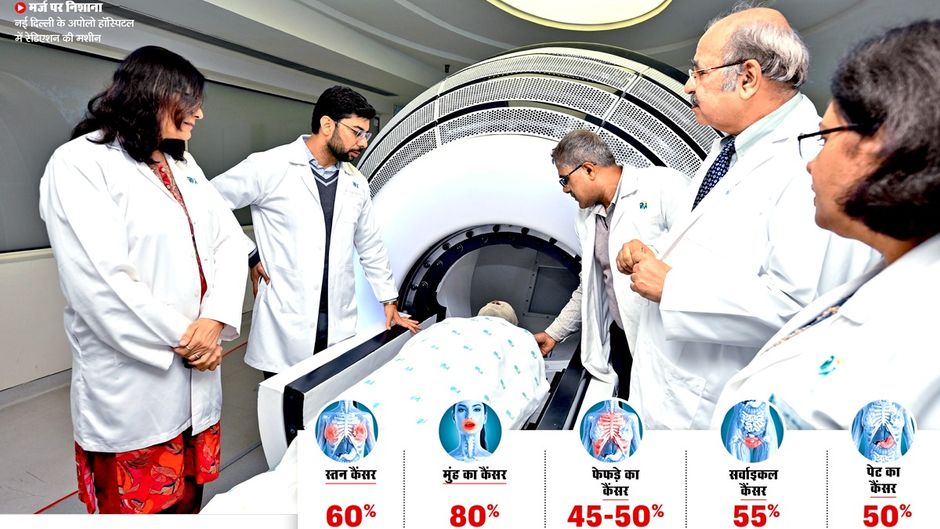
मामलों की संख्या बढ़ने से भी ज्यादा फिक्र की बात यह है कि कैंसर अक्सर तब पकड़ में आता है जब वह फैल चुका होता है. नेशनल एकेडमी ऑफ मेडिकल साइंसेज की 2025 की टास्क फोर्स रिपोर्ट के मुताबिक, भारत में 60 फीसद से ज्यादा ब्रेस्ट कैंसर के मामले स्टेज-3 या स्टेज-4 में सामने आते हैं, यानी तब तक शुरुआती इलाज की संभावना खत्म हो चुकी होती है (देखें बॉक्स).
इसके नतीजे बेहद गंभीर हैं. इंडियन जर्नल ऑफ कैंसर में 2025 में छपी एक स्टडी बताती है कि शुरुआती स्टेज के मुख कैंसर में पांच साल तक जिंदा रहने (सर्वाइवल) की संभावना 80 से 90 फीसद होती है, लेकिन देर से पहचान होने पर यह घटकर 50 से 60 फीसद रह जाती है. भारत दुनिया के उन देशों में से है जहां मुंह का कैंसर सबसे ज्यादा है. फेफड़ों के कैंसर के नतीजे और भी खराब हैं. केरल के कई अस्पतालों पर आधारित 2025 की एक कोहोर्ट स्टडी में मेटास्टैटिक लंग कैंसर मरीजों का औसत सर्वाइवल सिर्फ 8.6 महीने पाया गया और करीब 58 फीसद मरीज एक साल के भीतर दम तोड़ देते हैं.
देर से क्यों पकड़ में आता है कैंसर?
पहचान यानी डायग्नोसिस में देरी कोई संयोग नहीं. यह इस पर निर्भर है कि मरीज इलाज कैसे ढूंढ़ते हैं और सिस्टम उसे कैसे लेता है. ठाणे के केआइएमएस हॉस्पिटल्स में आँकोलॉजिकल साइंसेज के डायरेक्टर डॉ. अनिल हरूर बताते हैं कि कैंसर अक्सर किसी नाटकीय लक्षण से शुरू नहीं होता. उनके शब्दों में, ''सबसे बड़ी चुनौती यह है कि कैंसर के लक्षण आम तौर पर बहुत हल्के होते हैं. जैसे स्तन में छोटा-सी बिना दर्द की गांठ या मलाशय से खून आना, जो बवासीर जैसा लगता है.
मरीज अक्सर इन्हें नजरअंदाज कर देते हैं और सोचते हैं कि अपने आप ठीक हो जाएगा.’’ डॉक्टर के पास जाने पर भी कई बार लक्षणों की मुकम्मल जांच नहीं हो पाती. डॉ. हरूर के मुताबिक, ''रिसर्च बताती है कि पहले लक्षण और सही डायग्नोसिस के बीच कम से कम चार महीने का अंतर होता है. इस दौरान बीमारी बढ़ती रहती है और कीमती समय बर्बाद हो जाता है.’’
दिल्ली के धर्मशिला नारायणा हॉस्पिटल में मेडिकल आँकोलॉजी के डायरेक्टर डॉ. राजित चानना इसे और साफ शब्दों में बताते हैं. उनके मुताबिक देरी घर से शुरू होती है, प्राथमिक इलाज चलता रहता है और सिस्टम की बाधाएं इसे और बढ़ा देती हैं. वे कहते हैं, ''इमेजिंग के स्लॉट हफ्तों बाद मिलते हैं. बायोप्सी खर्च या डर की वजह से टल जाती है. पैथोलॉजी रिपोर्ट में समय लगता है. आर्थिक तंगी एक और परत जोड़ देती है. जब तक पूरा डायग्नोस्टिक चक्र खत्म होता है, तब तक कई मरीज स्टेज-3 या स्टेज-4 में पहुंच चुके होते हैं. हर देरी इलाज के विकल्प छीन लेती है: सर्जरी से पूरी तरह ठीक होने की संभावना, सीमित रेडिएशन, अंग बचाने वाली थेरैपी.’’
आंध्र प्रदेश के तटीय इलाके के किसान 61 साल के मनोज राव के लिए यही देरी इलाज योग्य कैंसर और फैल चुके कैंसर के बीच का फर्क बन गई. उनकी लगातार खांसी का महीनों तक इन्फेक्शन के तौर पर इलाज हुआ, फिर उसे टीबी समझा गया. आखिरकार जब स्कैन हुआ, तब तक कैंसर हड्डियों तक फैल चुका था. वे कहते हैं, ''जिंदगी मुहाल हो गई थी.’’
लखनऊ के 49 साल के उबर ड्राइवर विजय कुमार के साथ भी कुछ ऐसा ही हुआ. उन्हें मुंह का कैंसर हुआ. पहला लक्षण जीभ पर छोटा-सा घाव था, जो ठीक नहीं हो रहा था. उसे भी इन्फेक्शन मानकर दवा दी गई. जब दर्द जबड़े तक फैलने लगा, तब वे स्पेशलिस्ट के पास पहुंचे. तब तक ट्यूमर बढ़कर आसपास के हिस्सों में फैल गया था. वे बताते हैं, ''मैं ठीक से खा या बोल नहीं पा रहा था. ऐसा लग रहा था जैसे कैंसर मेरी जिंदगी को टुकड़ा-टुकड़ा निगल रहा है.’’
चेन्नै के अपोलो प्रोटॉन कैंसर सेंटर में हेड ऐंड नेक सर्जिकल आँकोलॉजी के सीनियर कंसल्टेंट डॉ. नवीन हेडने बताते हैं कि यह स्थिति बेहद आम है. वे कहते हैं, ''मुंह के कैंसर के मामले में भारत दुनिया की राजधानी है. भारत में करीब 80 फीसद मुंह के कैंसर आज भी बहुत एडवांस स्टेज में सामने आते हैं.’’ जबकि ऐसा होने से रोका जा सकता है. इसके लिए स्क्रीनिंग पूरे समाज में करने के बजाए तंबाकू के आदी ज्यादा जोखिम वाले लोगों पर केंद्रित की जा सकती है. मुंह आसानी से जांचा जा सकता है. प्रशिक्षित प्राथमिक स्वास्थ्यकर्मी भी शुरुआती संदिग्ध घावों की पहचान कर सकते हैं.
मेटास्टैटिक कैंसर का बोझ
मरीजों के लिए कैंसर की पहचान सिर्फ शुरुआत होती है. असली संकट इसके बाद शुरू होता है, जब खर्च तेजी से बढ़ने लगता है. भारत में कैंसर एक लंबी चलने वाली और बार-बार इलाज मांगने वाली बीमारी है. इसमें लगातार इलाज, जांच और अस्पताल में भर्ती होना पड़ता है.
हेल्थ इंश्योरेंस कंपनी प्लम की 2025 की एक स्टडी में एक लाख से ज्यादा कैंसर क्लेम का विश्लेषण किया गया. वह बताती है कि एक आम कैंसर मरीज साल में औसतन करीब चार बार क्लेम करता है. हर पांच में से एक मरीज पांच से ज्यादा क्लेम करता है. बीमारी अगर अंतिम स्टेज में हो, तो यह बोझ और बढ़ जाता है. ऐसे मामलों में कुछ ही महीनों के भीतर 11 से 22 क्लेम तक हो जाते हैं. ये क्लेम कीमोथेरैपी के हर चक्र, अस्पताल में भर्ती, रेडिएशन, स्कैन और इमरजेंसी जटिलताओं से जुड़े होते हैं.
इसके अलावा कागजी झंझट भी कम नहीं होता. हर कीमोथेरैपी चक्र से पहले प्री-ऑथराइजेशन फॉर्म, डिस्चार्ज समरी, दवाओं के विस्तृत बिल और उनके नामंजूर होने पर दोबारा जमा करने की प्रक्रिया होती है. नियमों के मुताबिक, कैशलेस रिक्वेस्ट पर बीमा कंपनी को एक घंटे के भीतर जवाब देना होता है. लेकिन तीमारदार बताते हैं कि वे बिलिंग काउंटर की लाइन में खड़े रहते हैं, जबकि मरीज बगल में बेहोशी की हालत में पड़ा होता है और इलाज सिर्फ कागजी कार्रवाई की वजह से रुका रहता है.
खर्च बहुत तेजी से बढ़ता है. प्लम के आंकड़ों के मुताबिक, सिर और गर्दन के कैंसर का एक मरीज सिर्फ दो महीने से कुछ ज्यादा समय में 42 लाख रुपए खर्च कर चुका था. एक अन्य एडवांस्ड कैंसर मरीज का खर्च साढ़े तीन महीने में 40 लाख रुपए के पार चला गया.
प्लम के को-फाउंडर और सीटीओ सौरभ अरोड़ा कहते हैं कि इसी मोड़ पर परिवारों को एहसास होता है कि उनका बीमा नाकाफी है. वे कहते हैं, ''हर पांच में से कम से कम एक मरीज का पांच लाख रुपए का कवर एक साल के भीतर खत्म हो जाता है, जबकि कैंसर का इलाज 20 से 30 लाख रुपए तक जा सकता है.’’
समस्या यहीं खत्म नहीं होती. कई बीमा कंपनियां इम्यूनोथेरैपी या ओरल कीमोथेरैपी जैसे आधुनिक इलाज को अधिक को-पे के दायरे में रखती हैं, जिससे आधा खर्च परिवार को खुद उठाना पड़ता है. कैंसर की नई दवाओं को जब तक भारत में रेगुलेटरी मंजूरी न मिल जाए तब तक कई बार उनका खर्च नहीं दिया जाता, भले ही दुनियाभर में वे मानक दवाएं मानी जाती हों.
अरोड़ा का कहना है, ''जब तक दवाओं को तेजी से मंजूरी नहीं मिलती, गंभीर बीमारी से जूझ रहे परिवारों को बिना कवर वाले भारी खर्च के लिए तैयार रहना पड़ेगा.’’ वे सुझाव देते हैं कि बीमा नियामक इरडा को एडवांस कैंसर के लिए न्यूनतम पेआउट मानक तय करने चाहिए और ऐसे कैंसर केयर राइडर अनिवार्य करने चाहिए, जिनमें जरूरी इलाज बिना को-पे के कवर हो.
दर्द और सजा
अक्सर नीतियों में मेटास्टैटिक कैंसर इसलिए अदृश्य रह जाता है क्योंकि इसके पुख्ता आंकड़े ही मौजूद नहीं. भारत में यह संख्या स्पष्ट नहीं कि कितने लोग मेटास्टैटिक कैंसर के साथ जी रहे हैं. जो मरीज पहली बार ही बीमारी की फैल चुकी हालत में अस्पताल पहुंचते हैं, या जो इलाज बंद कर पैलिएटिव केयर की ओर चले जाते हैं, वे अक्सर औपचारिक डेटा से बाहर हो जाते हैं. नेशनल कैंसर रजिस्ट्री प्रोग्राम कैंसर के नए मामलों और मौतों को तो दर्ज करता है, लेकिन यह नहीं देखता कि बीमारी शुरुआती स्टेज से बढ़कर स्टेज-4 तक कैसे पहुंचती है.
कैनसपोर्ट की मेडिकल डायरेक्टर डॉ. इशिता गांधी कहती हैं, ''जब किसी मरीज की बीमारी ठीक होने लायक नहीं रहती, तो वह रजिस्ट्रियों और प्रोग्राम के आंकड़ों से लगभग गायब हो जाता है. न उसके दर्द का हिसाब रखा जाता है, न जीवन की गुणवत्ता का, न यह देखा जाता है कि उसकी देखभाल कहां हो रही है. और जिसे हम मापते नहीं, उसमें निवेश भी नहीं करते.’’
नतीजा: मेटास्टैटिक कैंसर से जूझ रहे कई मरीज असहनीय दर्द में दम तोड़ देते हैं. पैलिएटिव केयर अक्सर जीवन के आखिरी हफ्तों में पहुंचती है, जबकि इसे बीमारी की पहचान के साथ ही जोड़ दिया जाना चाहिए. डॉ. चानना कहते हैं, ''कैंसर का दर्द इलाज से काबू में लाया जा सकता है. फिर भी कई मरीज इसलिए दर्द में मर जाते हैं क्योंकि मदद वक्त पर नहीं पहुंचती.’’
चेन्नै के अपोलो कैंसर सेंटर में मेडिकल आँकोलॉजी के कंसल्टेंट डॉ. जयचंद्रन पी.के. बताते हैं कि मेटास्टैटिक बीमारी में दर्द समय के साथ बदलता और गहराता है. ''स्टेज-4 कैंसर में दर्द कई वजहों से होता है. हड्डियों में फैलाव, अंगों में ट्यूमर का घुसना, नसों को नुक्सान. लेकिन मानसिक दर्द भी उतना ही गहरा होता है. मरीज अकेले पड़ जाने का डर, नियंत्रण खोने का एहसास और अनजान भविष्य की चिंता झेलते हैं.’’ वे कहते हैं कि हर बार दर्द पूरी तरह खत्म करना संभव नहीं होता लेकिन समय पर पैलिएटिव केयर से इसे काबू में रखा जा सकता है. इसमें मॉर्फीन जैसी दवाएं, नर्व ब्लॉक, सीमित रेडिएशन और काउंसलिंग शामिल हैं.
मॉर्फीन की कमी
दर्द से राहत देना स्वास्थ्यकर्मियों की नैतिक जिम्मेदारी है, यह कहना है पैलियम इंडिया के चेयरमैन एमेरिटस डॉ. एम.आर. राजगोपाल का. पैलियम इंडिया देश की सबसे बड़ी पैलिएटिव केयर संस्था है. वे कहते हैं, ''दर्द या सांस घुटने जैसे लक्षण कल्पना से परे हो सकते हैं. हमारे पास सस्ते और असरदार इलाज मौजूद हैं.
फिर भी अगर हम उनका इस्तेमाल नहीं करते, तो यह एक तरह की खामोश हिंसा है.’’ 2014 में एनडीपीएस ऐक्ट में संशोधन के बाद मॉर्फीन को 'एसेंशियल नारकोटिक ड्रग’ की श्रेणी में रखा गया. कई लाइसेंस की जगह एक सरल अनुमति व्यवस्था लाई गई. डॉ. राजगोपाल के मुताबिक, इसके बावजूद, राज्य स्तर की रुकावटें आज भी इसे जरूरतमंद मरीजों तक पहुंचने से रोकती हैं.
डॉ. चानना इसे रोज देखते हैं: ''भारत में मेडिकल मॉर्फीन बनती है. फिर भी एडवांस कैंसर के कई मरीज भयानक दर्द में रहते हैं क्योंकि उनके आसपास के अस्पताल इसे स्टॉक नहीं कर पाते.’’ मनोहर राव के साथ भी यही हुआ. मॉर्फीन पाने के लिए उनके परिवार को करीब 100 किलोमीटर दूर जाना पड़ा. राव याद करते हैं, ''मॉर्फीन की पहली रात अजीब-सी लगी. मैं भूल ही गया था कि शरीर आराम भी कर सकता है.’’
अपोलो होम हेल्थकेयर के सीईओ विशाल लठवाल एक और दबाव की ओर इशारा करते हैं. देखभाल करने वाले लोग खुद टूटने लगे हैं. घर पर मरीज की देखभाल करना शारीरिक और मानसिक रूप से बेहद थका देने वाला हो गया है. वे कहते हैं, ''करीब 70 फीसद एडवांस्ड कैंसर मरीजों को पैलिएटिव सपोर्ट की जरूरत होती है लेकिन व्यवस्थित विकल्प बहुत कम हैं.’’ उनके मुताबिक, जीवन के अंत से जुड़ी साफ गाइडलाइंस और भरोसेमंद होमकेयर मॉडल मरीजों को अस्पताल से बाहर सम्मानजनक और समन्वित देखभाल दिला सकते हैं.
कैंसर के साथ जीना ही काफी मुश्किल है. उससे जुड़े दर्द से राहत न मिलना, जबकि वह टाला जा सकता है, इस मुश्किल को कई गुना बढ़ा देता है.