राज चेंगप्पा और सोनाली आचार्जी
साल 2020 जब अपने अंत के करीब आ रहा है, इसमें कोई शक नहीं कि इसे डर और विपत्ति का वर्ष माना जाएगा. सिर्फ इसलिए नहीं कि कोविड-19 महामारी ने इतनी सारी जानें ले ली हैं (दुनिया भर में 6.4 करोड़ लोग संक्रमित हुए और 14 लाख ने प्राण गंवाए), बल्कि इसलिए भी कि इसने आजीविकाओं पर तबाही बरपा दी और दुनिया को महामंदी के बाद के सबसे भीषण आर्थिक गर्त में धकेल दिया. तिस पर भी, साल खत्म होते-होते, उदासी और मायूसी के बीच, महामारी से लडऩे के लिए टीके या वैक्सीन के रोमांचक विकास की बदौलत, आशा की एक किरण उभरी है, जो 2020 को अब भी अद्भुत साल बना सकती है.
बीमारियों के खिलाफ वैक्सीन विकसित करने में अगर दशक नहीं भी तो अमूमन कई साल लगते हैं. लेकिन अब नहीं. विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) की तरफ से कोविड-19 को महामारी घोषित किए जाने के महज नौ महीने बाद, 2 दिसंबर को बड़ी कामयाबी हासिल हुई जब यूनाइटेड किंगडम ने दिग्गज अमेरिकी फार्मा कंपनी फाइजर और जर्मन कंपनी बायोएनटेक एसई के साथ मिलकर विकसित की वैक्सीन को आपातकालीन इस्तेमाल के लिए मंजूरी दे दी.
इस बीच, अमेरिका की बायोटेक फर्म मॉडर्ना के साथ, जिसने खुद अपनी एक वैक्सीन विकसित कर ली है, फाइजर ने अमेरिका की स्वास्थ्य नियामक संस्था फूड ऐंड ड्रग एडमिनिस्ट्रेशन (एफडीए) से इमरजेंसी यूज ऑथराइजेशन सर्टिफिकेट (आपातकालीन उपयोग अधिकार प्रमाणपत्र) के लिए अर्जी दे दी. दोनों आवेदकों ने बीमारी के इलाज में वैक्सीन के जितने असरदार होने का दावा किया है, वह एफडीए की ओर से निर्धारित 50 फीसद से बहुत ज्यादा है.
बीमारी को पछाडऩे में दो उम्मीदवारों के बीच कांटे की टक्कर वैक्सीन कारोबार में आम तौर पर बहुतायत की शर्मिंदगी मानी जाती. मगर लगता है इस महामारी ने वैक्सीन विज्ञान में नवाचार की अभूतपूर्व लहर पैदा कर दी है, जिसमें सबसे आगे दौडऩे वाले उम्मीदवारों से होड़ करने के लिए आधा दर्जन दूसरी वैक्सीन तैयार की जा रही हैं. इनमें ब्रिटेन की दिग्गज फार्मा कंपनी ऐस्ट्राजेनेका भी है जिसने ऑक्सफोर्ड यूनिवर्सिटी और भारतीय फर्म सीरम इंस्टीट्यूट के साथ मिलकर भारत सहित पांच देशों में अपनी वैक्सीन के अंतिम चरण के परीक्षण पूरे कर लिए हैं और संक्रमण के खिलाफ सफलता की ऊंची दर बताई है.
इस बीच, रूस के गमालेया नेशनल रिसर्च इंस्टीट्यूट ऑफ एपिडेमिओलॉजी ऐंड माइक्रोबायोलॉजी की ओर से विकसित वैक्सीन स्पुतनिक-वी को घरेलू इस्तेमाल के लिए पहले ही मंजूरी मिल चुकी है. रूसी कंपनी ने अब भारतीय कंपनी डॉ. रेड्डीज लैबोरेटरीज से हाथ मिलाया है और स्पुतनिक-वी वैक्सीन के क्लिनिकल परीक्षण भारत में चल रहे हैं. बताया जाता है कि चीन ने अपनी रिसर्च कंपनियों के हाथों विकसित दो वैक्सीन, सिनोफार्म और सिनोवाक को पहले ही इस्तेमाल की स्वीकृति दे दी है.

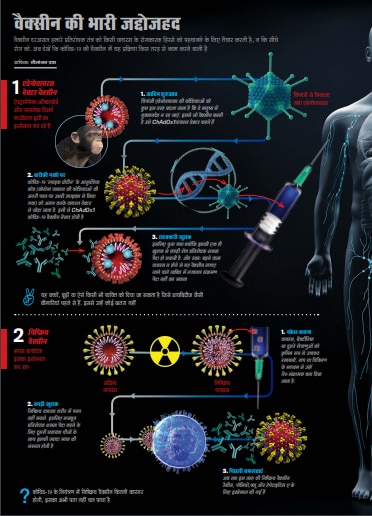
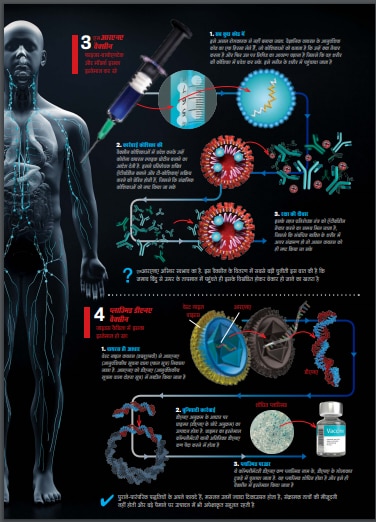
एक स्वागतयोग्य बदलाव यह आया है कि भारतीय कंपनियां और संस्थाएं, जो बेहतर तौर पर दुनिया के लिए वैक्सीन का मैन्युफैक्चरिंग हब मानी जाती हैं, न केवल इस कारोबार के बड़े अंतरराष्ट्रीय नामों के साथ मिलकर काम कर रही हैं बल्कि वे देश में ही विकसित कई वैक्सीन उम्मीदवारों के परीक्षण कर रही हैं. हैदराबाद स्थित भारत बायोटेक ने पुणे के नेशनल इंस्टीट्यूट ऑफ वायरोलॉजी के साथ मिलकर एक 'पारंपरिक’ दवाई विकसित की है जो शरीर में प्रविष्ट कराने पर बीमारी के खिलाफ ऐंटीबॉडी उत्पन्न करने के लिए निष्क्रिय वायरस का इस्तेमाल करती है.
अहमदाबाद स्थित जाइडस कैडिला ने वैक्सीन के लिए डीएनए आधारित तकनीक का विकल्प चुना है और अगर इसे इस्तेमाल की मंजूरी मिल जाती है तो यह पहली वैक्सीन होगी. इन दोनों वैक्सीन के क्लिनिकल परीक्षण चल रहे हैं. पांच अन्य भारतीय कंपनियां—जेना फार्मास्यूटिकल्स, ऑरबिंदो फार्मा, रिलायंस लाइफसाइंसेज, मिनवैक्स और सीरम इंस्टीट्यूट—कोविड टीकों पर काम कर रही हैं जो पूर्व-क्लीनिकल परीक्षण के चरण में हैं.
भरोसा कर पाना मुश्किल होगा लेकिन दुनिया भर में कई और वैक्सीन विकसित की जा रही हैं. डब्ल्यूएचओ के मुताबिक, फिलहाल 150 से ज्यादा कोविड-19 वैक्सीन विकसित करने पर काम चल रहा है जिनमें से करीब 44 क्लिनिकल परीक्षण और 11 बाद के परीक्षण के दौर में हैं. वैक्सीन के विकास में यह उछाल स्वागत योग्य है, खासकर जब दुनिया महामारी की परेशानियों से उबरने के लिए उम्मीद की किरण ढूंढ रही है, वहीं सतर्कता और संदेह की भारी खुराक से इस उत्साह को मंद करना जरूरी है.
वैक्सीन विशेषज्ञ और ओस्लो स्थित परोपकारी फाउंडेशन, कोएलिशन फॉर एपिडेमिक प्रीपेयर्डनेस इनोवेशंस (सीआपीआइ), की वाइस-चेयरपर्सन डॉ. गगनदीप कंग कहती हैं, ''जिस रफ्तार से वैक्सीन विकसित की जा रही हैं, वह असाधारण है. कुछ वैक्सीन का बेहद असरदार होना अच्छी खबर है. मगर कई प्रश्न अनुत्तरित हैं, खासकर लंबे वक्त की सुरक्षा, सुरक्षा की अवधि, वितरण और यह भी कि दवा विशेष के इलाज का मानक बन जाने के बाद भविष्य की कोविड वैक्सीन के परीक्षणों का क्या मतलब है.’’ तो ये वैक्सीन आखिर कितनी सुरक्षित हैं और वे कितनी असरदार होंगी?
रफ्तार का रोमांच, लेकिन क्या यह जानलेवा होगा?
वैक्सीन और खासकर उनकी सुरक्षा को लेकर संदेह इसलिए पैदा हुए क्योंकि वे असंभव ढंग से तेज रफ्तार से विकसित की गई हैं. विशेषज्ञों का कहना है कि दुनिया भर की फार्मा कंपनियों ने बीते 25 सालों में सात ‘सचमुच नई’ वैक्सीन विकसित की हैं. दिग्गज फार्मा कंपनी मर्क को मम्स या गलगंड की वैक्सीन बनाने के लिए अनुसंधान और विकास में साढ़े चार साल और इबोला वैक्सीन के लिए मंजूरी हासिल करने में साढ़े पांच साल लगे.
कोविड-19 की वैक्सीन की खोज के रफ्तार पकडऩे के बीच, जुलाई में, मर्क के सीईओ केनेथ फ्रेजियर ने एक इंटरव्यू में कहा था, ‘‘मुझे सबसे ज्यादा फिक्र इस बात की है कि लोग सामान्य हालात में लौटने के लिए इतने उतावले हैं कि वे हम पर तेज और ज्यादा तेज रफ्तार से काम करने के लिए जोर डाल रहे हैं. अगर आप वैक्सीन का इस्तेमाल अरबों लोगों पर करने जा रहे हैं, तो आपको बेहतर जानना होगा कि यह क्या करती है.’’
फाइजर के लिए विडंबना यह है कि उसके पूर्व वाइस-प्रेसिडेंट और चीफ साइंटिस्ट डॉ. माइकल यीडन ने हाल ही में एक शोधपत्र प्रकाशित किया जिसमें उन्होंने महामारी को खत्म करने के लिए वैक्सीन की जरूरत से इनकार किया है. उनकी दलील है कि महामारी वैसे भी प्रभावी तौर पर खत्म होने की कगार पर है क्योंकि ब्रिटेन की आबादी पहले ही हर्ड इम्यूनिटी हासिल करने के नजदीक पहुंच गई है.
कोविड वैक्सीन विकसित करने में सामान्य तौर पर जो सालों का वक्त लगता, उसे कई कारकों ने घटाकर महीनों पर ला दिया है. इनमें सबसे अव्वल कारक यह है कि वैक्सीन विकसित करने के लिए दुनिया भर में मिल-जुलकर कोशिशें की जा रही थीं और तेज नतीजे देने के लिए शोधकर्ताओं को बहुत सारा धन मुहैया था. शोधकर्ताओं और कंपनियों को वैक्सीन के विकास में मदद की खातिर डब्ल्यूएचओ अपने 'एक्सेस टू कोविड-19 टूल एक्सेलरेटर’ के लिए 5 अरब डॉलर जुटाने में कामयाब रहा.

अमेरिकी राष्ट्रपति डोनाल्ड ट्रंप ने जनवरी 2021 तक अमेरिकियों को 20 करोड़ खुराक देने के लिए ऑपरेशन वार्प स्पीड का ऐलान किया और इसके लिए 9.5 अरब डॉलर की रकम अलग रख दी. उम्मीद की जा रही है कि यूरोपियन कमिशन की अगुआई में चलाई जा रही पहल 4 अरब डॉलर की रकम जुटा लेगी. सीईपीआइ परोपकारियों से दान में मिले करीब 2 अरब डॉलर ले आया. भारत में मोदी सरकार ने मिशन कोविड सुरक्षा लॉन्च कर दिया और वैक्सीन के अनुसंधान और विकास के लिए 1 अरब डॉलर से ज्यादा रकम अलग रख दी.

दिल्ली के इंटरनेशनल सेंटर फॉर जेनेटिक इंजीनियरिंग ऐंड बायोटेक्नोलॉजी में एमेरिटस साइंटिस्ट वीरेंदर सिंह चौहान कहते हैं, ‘‘कोविड-19 वैक्सीन का काम मुख्य रूप से जबरदस्त वैज्ञानिक गठजोड़, सरकारों की तरफ से जोर, डब्ल्यूएचओ, सीईपीआइ सरीखी अंतरराष्ट्रीय एजेंसियों और परोपकारी दानदाताओं के कारण तेजी से आगे बढ़ सका.’’
सरकारी संस्थाएं और नियामकीय ढांचा इस चुनौती का जवाब देने के लिए जिस तरीके से आगे आया, उससे भी फर्क पड़ा. भारत में वैक्सीन अनुसंधान के लिए डिपार्टमेंट ऑफ बायोटेक्नोलॉजी (डीबीटी) को नोडल एजेंसी बनाया गया और यह वैक्सीन के विकास और परीक्षणों में मिल-जुलकर काम करने के लिए अकादमिक जगत और उद्योग दोनों के 30 समूहों को साथ ले आई. डीबीटी ने न केवल वैक्सीन के विकास बल्कि परीक्षणों के लिए भी शोधकर्ताओं को सुविधाएं प्रदान कीं.
डीबीटी की सेक्रेटरी डॉ. रेणु स्वरूप कहती हैं, ''हमने युद्ध स्तर पर काम किया और लाल फीते को काट दिया ताकि बगैर देरी के रकम मिले और सुविधाएं स्थापित की जा सकें.’’ पुणे के एनआइवी ने वैक्सीन पर अनुसंधान के अलावा परीक्षण के लिए भी सुविधाएं विकसित करने में बड़ी भूमिका अदा की है.
इसकी डायरेक्टर डॉ. प्रिया अब्राहम कहती हैं, ‘‘सब कुछ शीर्ष प्राथमिकता पर किया गया. अतीत में बहुत वक्त यात्रा और व्यक्तिगत बैठकों में चला जाता था. मगर अब हमने ज्यादातर चर्चाएं वेबिनार में कीं. हमने कागजी दस्तावेजों में कटौती की और अनिवार्य दस्तखतों सहित डिजिटाइजेशन अपनाया ताकि काम तेजी से आगे बढ़ सके. हमने आइसीएमआर (भारतीय चिकित्सा अनुसंधान परिषद) के पूरे समर्थन से रिकॉर्ड वक्त में सार्वजनिक-निजी भागीदारी की सहूलत प्रदान की.’’
वैक्सीन के तेज विकास में जिस एक और बात से मदद मिली, वह खुद इस वायरस की संरचना थी. वायरस के पुरखों से शोधकर्ताओं का सबसे पहला सामना 2002 में एक्यूट रेस्पिरेटरी सिंड्रोम कोरोनावायरस (एसएआरएस-सीओवी या सार्स-कोव) के प्रकोप के साथ हुआ था, जिसने तब 8,098 लोगों को चपेट में लिया था और उनमें से 774 की जानें ली थीं.
उसके बाद कुछ वक्त यह वायरस शांत और निष्क्रिय पड़ा रहा और फिर 2012 में मिडिल ईस्ट रेस्पिरेटरी सिंड्रोम (एमईआरएस-सीओवी या मर्स-कोव)—संबंधित कोरोनावायरस—की शक्ल में दोबारा प्रकट हुआ, जिसने 2,994 लोगों को चपेट में लिया और इसकी मृत्यु दर इतनी ज्यादा थी कि वही खुद इसे रोकने वाली साबित हुई. तब तक शोधकर्ता कोरोनावायरस की असाधारण खासियत तक पहुंच चुके थे जिसे स्पाइक प्रोटीन कहा गया था और यह मानव कोशिकाओं के साथ जुड़कर कई गुना बढ़ सकता था. इसे ऐसी एक वैक्सीन से नाकाम भी किया जा सकता था जो इसके खिलाफ ऐंटीबॉडी का निर्माण कर सके.

दिसंबर 2019 में जब चीन के वुहान में सार्स-कोव-2, जो कोविड-19 उत्पन्न करता है, अपनी गोल आकृति और पेप्लोमर्स कहे जाने वाले अपनी खास कीलों या नोंकों के साथ वैज्ञानिक रडार पर नमूदार हुआ, तब शोधकर्ता जानते थे कि इसे नेस्तोनाबूद करने के लिए इसके किस हिस्से को निशाना बनाना होगा. अहम बात यह है कि मूल वुहान वायरस में हुई तब्दीली को छोड़कर कोविड-19 बहुत ज्यादा नहीं बदला है.
फ्लू के वायरस के विपरीत, जो बहुत तेजी से बदलता है और एक वैक्सीन के जरिए अपने से लडऩा लगभग असंभव बना देता है, कोविड-19 बनिस्बतन स्थिर वायरस है, जिसकी वजह से विशेषज्ञ इससे निपटने के वास्ते वैक्सीन बनाने के लिए कई सारी तकनीकें विकसित कर पाते हैं, जिनमें जीन टेक्नोलॉजी भी है. चौहान कहते हैं, ''डीएनए और आरएनए वैक्सीन विकसित करना और बढ़ाना कहीं ज्यादा आसान है, लेकिन ये नई विकसित टेक्नोलॉजी है और अभी तक इनसानों में इस्तेमाल नहीं की गई हैं. इसके बाद भी, इन्हें ठोस वैज्ञानिक औचित्य का सहारा हासिल है. वे लंबे वक्त में कितनी अच्छी, व्यवहार्य और कामयाब होंगी, यह तभी पता चलेगा जब वे बड़े पैमाने पर इनसानों को दी जाएंगी.’’

सुरक्षा गुणांक
नई टेक्नोलॉजी के इस्तेमाल के अलावा जिस तेजी से ये वैक्सीन नमूदार हुई हैं, उसने कई लोगों को यह सोचने पर मजबूर कर दिया है कि कहीं कंपनियों और उनके साथ मिलकर काम कर रहे शोधकर्ताओं ने जल्दबाजी में कई जरूरी सुरक्षा घेरों को छोड़ तो नहीं दिया है. ज्यादातर वैक्सीन विशेषज्ञ तस्दीक करते हैं कि डब्ल्यूएचओ और अलग-अलग देशों की नियामक संस्थाओं, चाहे वह यूएसएफडीए हो या भारत की डीसीजीए (भारतीय दवा महानियंत्रक), के नियम-कायदों का कठोर पालन किया गया है.
आइसीएमआर के डायरेक्टर-जनरल डॉ. बलराम भार्गव बताते हैं, ''हमारे यहां केंद्रीय दवा मानक नियंत्रण संगठन है जो राष्ट्रीय नियामकीय प्राधिकरण है और अपने कठोर नियम-कायदों तथा पेशेवर कामकाज के लिए दुनिया भर में सम्मानित है.’’ प्री-क्लिनिकल ट्रायल के अलावा, जिनमें जानवरों में वैक्सीन की विषाक्तता और असर की जांच की जाती है, इनसानों पर परीक्षण करते समय तीन चरणों की कठोर प्रक्रिया का पालन किया जाता है और इससे सुरक्षा और असर का परीक्षण किया जाता है.
हर चरण पर स्वतंत्र समितियां उनकी प्रगति की निगरानी करती हैं. अशोका विश्वविद्यालय में त्रिवेणी स्कूल ऑफ बायोसाइंसेज के डायरेक्टर और वायरोलॉजिस्ट शाहिद जमील कहते हैं, ‘‘वैक्सीन का चक्र छोटा करने का कोई संबंध गुणवत्ता या सुरक्षा से समझौता करने से नहीं था. फास्ट ट्रैकिंग मुख्य रूप से नियामकीय मोर्चे पर हुई जहां फैसलों में सालों लगते. कई चरण जो एक के एक बाद किए जाते, इसके बजाए उन्हें एक दूसरे के समानांतर साथ करने दिया गया, मगर इसका सुरक्षा पर कोई असर नहीं पडऩे दिया गया.’’
अलबत्ता इस बात को लेकर भी चिंताएं जाहिर की गईं कि चूंकि डीएनए और आरएनए स्ट्रैंड सरीखी जीन टेक्नोलॉजी का पहली बार वैक्सीन के लिए इस्तेमाल किया जा रहा था, इसलिए सुरक्षा के पुराने नियम-कायदे मुमकिन है बेकार हो गए हों. यह भी शिकायतें की गईं कि कई कंपनियों ने अपने क्लिनिकल परीक्षणों के नतीजे मानक प्रथा के अनुसार ऐसे जर्नल में प्रकाशित नहीं किए जहां विद्ववान उनकी समीक्षा करते. इसके बजाए उन्होंने सार्वजनिक विज्ञप्तियों का रास्ता चुना जिनमें नतीजों के पूरे ब्योरे उजागर नहीं किए.
जानी-मानी हेल्थ एक्टिविस्ट मीरा शिवा कहती हैं, ''जहां तक वैक्सीन की सुरक्षा और असर की बात है, हम अध्ययन के डिजाइन या प्रोटोकॉल के बारे में अब भी कुछ नहीं जानते. अगर जानकारी ही उपलब्ध नहीं है तो आप लोगों से जानकार विकल्प चुनने की उक्वमीद कैसे कर सकते हैं? बरसों पहले थैलिडोमाइड नाम की एक दवा गर्भवती महिलाओं को उबकाई रोकने के लिए दी गई थी जिसके नतीजतन एक के बाद एक ‘सील बेबी’ (बगैर हाथ और पैर के बच्चे) पैदा हुए थे. अंतर-पीढ़ी या लंबे वक्त के सुरक्षा डेटा बगैर दवाई या वैक्सीन देने का यह खतरा है.’’

चिंता तब और बढ़ी जब ऐस्ट्राजेनेका/ ऑक्सफोर्ड यूनिवर्सिटी/सीरम इंस्टीट्यूट की वैक्सीन के भारत में चल रहे परीक्षण में शामिल एक शख्स ने परीक्षण खुराक दिए जाने के बाद न्यूरोलॉजी या तंत्रिका तंत्र से जुड़ी परेशानियां होने की शिकायत की और 5 करोड़ के मुआवजे का केस करने की धमकी दी. परीक्षण के नियमों के मुताबिक, स्वयंसेवी भागीदारों को यह नहीं बताया जाता कि उन्हें प्लेसीबो या प्रायोगिक दवा दी गई है या वास्तविक वैक्सीन दी गई है.
ऐसी प्रतिकूल घटनाओं की जांच-पड़ताल स्वतंत्र समिति करती है. केंद्रीय स्वास्थ्य सचिव राजेश भूषण ने 1 दिसंबर को प्रेस कॉन्फ्रेंस में कहा कि दवा नियामक की निगरानी समिति घटना की जांच के बाद आरंभिक नतीजों पर पहुंची, उनसे परीक्षणों को रोकने की कोई जरूरत नहीं है. इस बीच, सीरम इंस्टीट्यूट ने परीक्षण में शामिल इस वॉलंटियर को मानहानि के लिए 100 करोड़ रुपए के मुकदमे की धमकी दी. जमील कहते हैं, ‘‘ऐसे तमाम मुद्दों से पारदर्शिता के साथ निपटा जाना चाहिए.
कंपनी को 100 करोड़ रुपए के मुकदमे की बात नहीं कहनी चाहिए थी. यह समूची प्रक्रिया में भरोसे को खत्म कर देता है.’’ ऑल इंडिया ड्रग ऐक्शन नेटवर्क की को-कनवीनर मालिनी ऐसोला उनसे सहमत हैं. वे कहती हैं, ''अगर आपातकालीन इस्तेमाल की मंजूरी दे दी जाती है, तो लोगों को वैक्सीन के बारे में और ज्यादा जानने की जरूरत होगी. वैक्सीन की नियामकीय प्रक्रिया में और साथ ही वितरण में भी पारदर्शिता और जवाबदेही होनी चाहिए.’’
पारदर्शि ता और जवाबदेही लोगों को यह भरोसा दिलाने के लिए भी बेहद अहम हैं कि उन्हें मुनाफे की तलाश में और बहस जीतने की राजनैतिक नेतृत्व की इच्छा की खातिर बड़ी फार्मा कंपनियों के हाथों इस्तेमाल नहीं किया जा रहा है. अतीत में ऐसी कई घटनाएं हुई हैं जब वैक्सीन को क्लिनिकल परीक्षणों में मंजूरी के बाद लाइसेंस भी दे दिए गए, लेकिन बड़े पैमाने पर उनमें विसंगतियां उभर आईं. मिसाल के लिए, 2017 में जब डेंगू वायरस के लिए विकसित वैक्सीन फिलीपींस में स्कूली बच्चों को दी गई तो कुछ मौतों की खबरें आई थीं.
इन मौतों की जांच एक ऐसी स्थिति की संभावना की तरफ ले गई जिसे ऐंटीबॉडी डिपेंडेंट एनहेंसमेंट कहा जाता है, जो वायरस के स्वाभाविक संक्रमण में वहां होता है, जहां डेंगू का दूसरा हमला पहले के मुकाबले ज्यादा बदतर होता है. डब्ल्यूएचओ ने शुरुआत में सिफारिश की थी कि वैक्सीन का इस्तेमाल केवल उन्हीं जगहों पर किया जाए जहां डेंगू आम है ताकि ऐसी घटनाएं बहुत ही कम हों, बाद में उसने सिफारिश बदलते हुए कहा कि जिस भी व्यक्ति को यह वैक्सीन दी जाए उसकी जांच की जाए और देखा जाए कि उसे कम से कम एक बार पहले स्वाभाविक डेंगू हुआ हो ताकि ऐंटीबॉडी डिपेंडेंट एंहेंसमेंट नहीं हो.
साल 2009 में जब यूरोप में एच1एन1 इंफ्लूएंजा वैक्सीन दी जा रही थी, 3 करोड़ से ज्यादा खुराक दी गई थीं और 100 से ज्यादा लोगों को तोड़ देने वाला निद्रा विकार नार्कोलेप्सी विकसित हो गया था. इसके बाद जांच में पता चला कि यह बीमारी वैक्सीन की वजह से पैदा नहीं हुई थी, बल्कि यह सहायक या घटक था जिसने वैक्सीन की रोग प्रतिरोधक क्षमता को बढ़ा दिया और यह केवल उन्हीं लोगों में हुआ जिनकी एक निश्चित जेनेटिक पृष्ठभूमि थी.
वैक्सीन लगातार इस्तेमाल हो रही है, लेकिन उस सहायक के बगैर. ये उदाहरण बताते हैं कि सुरक्षा की असल परीक्षा तब होगी जब वैक्सीन विशाल आबादी को दी जाएगी. मगर जोखिम और फायदों के बीच सामंजस्य प्रक्रिया का हिस्सा है. कंग बताती हैं कि पोलियो वैक्सीन दिए गए 27 लाख बच्चों में से 1 को फिर यह बीमारी हो सकती है क्योंकि वैक्सीन में वायरस लौटकर बीमारी पैदा करने की क्षमता हासिल कर लेता है.
यही बात जमील कहते हैं, ''मेडिसिन में 100 फीसद सुरक्षित या 100 फीसद प्रभावी जैसा कुछ नहीं होता. इसमें पैरासीटामोल भी शामिल है जो आप साधारण बुखार को काबू करने के लिए लेते हैं. आपको फायदों के साथ जोखिमों को संतुलित करना ही होगा.’’ समाधान यह है कि वैक्सीन लेने के फैसले को स्वैच्छिक बना दिया जाए ताकि जिम्मेदारी उस व्यक्ति की हो जो वह वैक्सीन ले रहा है.
वैक्सीन कितनी कारगर?
सुरक्षित होने के अलावा बड़ा मुद्दा यह भी है कि वैक्सीन कितनी कारगर हैं? बकौल कंग, आदर्श कोविड-19 वैक्सीन को तीन रोकथाम करनी चाहिए. एक, बीमारी की रोकथाम. दूसरे संक्रमण की; तीसरे, संक्रमण फैलाने से रोकना, जिसका मतलब यह है कि अगर किसी को संक्रमण है तो क्या उससे वायरस फैलने की दर टीका लगने से कम होती है. मौजूदा वैक्सीन की पांत पर कंग का आकलन कुछ इस तरह का है, ‘‘इन अलग-अलग वैक्सीन के बारे में हम यही जानते हैं कि ये बीमारी की रोकथाम करेंगी.
लेकिन वैक्सीन का संभावित असर जानने के लिए हमें और डेटा और अध्ययन की जरूरत है, जैसे, कब काम करेगी, किस में काम करेगी और बीमारी तथा संक्रमण के किस पहलू की रोकथाम करेगी. तभी साफ तस्वीर होगी कि टीकाकरण पर क्या फैसला करना है.’’
आइसीएमआर के भार्गव का कहना है कि फ्लू और न्यूमोनिया जैसे सांस रोग संबंधी वायरसों के मद्देनजर वैक्सीन बार-बार लगानी होगी, यह पता नहीं है कि कितने दिन पर. कोविड-19 के मामले में भी ऐसा है, यह अभी देखना होगा, क्योंकि वायरस को अभी साल भर भी नहीं हुए. हम अभी यह भी नहीं जानते हैं कि जो एक बार संक्रमित हो चुका है, वह दोबारा संक्रमित होगा? जमील के मुताबिक, अभी तक दर्ज 6.4 करोड़ कोविड-19 के मामलों में सिर्फ 25 मामलों में दोबारा संक्रमण हुआ, जिसे वे ‘‘बेहद मामूली’’ संख्या बताते हैं. इससे थोड़ी दिलासा मिलती है. फिर भी, ये तमाम बातें अभी तक विकसित वैक्सीन को लेकर बेरुखी नहीं जगाती हैं.
अंत में, देश की एक अरब से ज्यादा की आबादी के टीकाकरण की क्षमता विकसित करने का मुद्दा है. भारत में भले ही दुनिया का सबसे बड़ा शिशु टीकाकरण कार्यक्रम चला हो, लेकिन वयस्क लोगों का टीकाकरण इतने बड़े पैमाने पर कभी नहीं हुआ. हर महीने 40 लाख टीकाकरण की हमारी मौजूदा क्षमता के मद्देनजर तो पूरी आबादी को टीका लगाने में दशकों लग जाएंगे. सरकार को वितरण सुविधाओं में काफी इजाफा करना होगा.
बकौल भार्गव, आइसीएमआर के अध्ययन से संकेत मिलता है कि पूरी आबादी के टीकाकरण की जरूरत नहीं भी हो सकती है, उम्मीद यह है कि ''एक अहम हिस्से के लोगों के टीकाकरण से वायरस के संक्रमण पर काबू पा लिया जाएगा और कामयाब होने पर नतीजा यह होगा कि सिर्फ थोड़े लोगों को ही टीका लगाने की जरूरत रहेगी.’’ यह तभी होगा, बशर्ते हम संक्रमण की शृंखला को तोड़ दें और उसे कुछ हिस्सों में सीमित कर दें या फिर हम हर्ड इम्यूनिटी हासिल कर लें. तब तक, भार्गव जोर देते हैं कि मास्क और दूसरे कोविड नियमों से बचाव ही कारगर होगा. थोड़ी-सी असुविधा वाजिब है, अगर वह हमें कोविड जैसे दैत्य से बचाए.
गगनदीप कंग
वाइस-चेयर, कोएलिशन फॉर एपिडेमिक प्रिपेयर्डनेस इनोवेशंस
‘‘हम यह जानते हैं कि ये वैक्सीन बीमारी से बचाएंगी क्योंकि ये असरदार हैं जो कि अच्छी बात है. लेकिन हमें वैक्सीन का व्यापक असर जानने के लिए और डेटा और अध्ययन की जरूरत होगी कि ये कब और किस पर असर करेंगी’’
वीरेंदर सिंह चौहान
एमेरिटस साइंटिस्ट, आइसीजीईबी
‘‘कोविड वैक्सीन का काम मुख्य रूप से जबरदस्त वैज्ञानिक गठजोड़, सरकारों और डब्ल्यूएचओ, सीईपीआइ सरीखी अंतरराष्ट्रीय एजेंसियों की तरफ से जोर लगाने और परोपकारी दानदाताओं केकारण तेजी से आगे बढ़ सका’’
शाहिद जमील
डायरेक्टर, त्रिवेदी स्कूल ऑफ बायोसाइंसेज, अशोका यूनिवर्सिटी
‘‘बैक्सीन चक्र छोटा करने का कोई संबंध गुणवत्ता या इसकी सुरक्षा से नहीं है. फास्ट ट्रैकिंग मुख्य रूप से नियामकीय मोर्चे पर हुई है जहां फैसले होने में सामान्य रूप से बरसों लग जाता था’’
बलराम भार्गव
डायरेक्टर-जनरल, इंडियन काउंसिल ऑफ मेडिकल रिसर्च
‘‘एक अहम हिस्से के लोगों के टीकाकरण से वायरस के संक्रमण पर काबू पा लिया जाएगा और वह स्थिति बहुत बेहतर होगी, साथ ही तब बहुत थोड़े लोगों को ही वैक्सीन लगाने की जरूरत होगी’’
रेणु स्वरूप
सेक्रेटरी, डिपार्टमेंट ऑफ बायोटेक्नोलॉजी
‘‘हमने युद्धस्तर पर काम किया और लाल फीते को काट दिया जिससे देश में वैक्सीन के लिए रिसर्च और क्लिनिकल ट्रायल की सुविधाएं स्थापित करने के लिए पर्याप्त रकम मिलना सुनिश्चत हो सके’’
प्रिया अब्राहम
डायरेक्टर, नेशनल इंस्टीट्यूट ऑफ वायरोलॉजी
‘‘सब कुछ प्राथमिकता पर किया गया. विचार-विमर्श वेबिनार के जरिए हुए, हमने कागजी दस्तावेजों में कटौती की और डिजिटल से काम चलाया. और आइसीएमआर के पूरे समर्थन से रिकॉर्ड समय में पब्लिक-प्राइवेट पार्टनरशिप का इंतजाम किया’’
मीरा शिवा
हेल्थ एक्टिविस्ट
‘‘बरसों पहले थैलिडोमाइड नाम की एक दवा गर्भवती महिलाओं को उबकाई रोकने के लिए दी गई जिससे बगैर हाथ-पैर के बच्चे (सील बेबी) पैदा हुए थे. अंतर पीढ़ी या लंबे वक्त के सुरक्षा डेटा बगैर दवाई या वैक्सीन देने का यह खतरा है’’
—सोनाली अचार्जी

